Índice
Cuando hablamos de esquema de maduración pulmonar nos referimos a cómo, cuándo y por qué los pulmones del feto adquieren la capacidad de respirar por sí mismos, y qué decisiones clínicas ayudan a proteger ese proceso si existe riesgo de parto prematuro. Este proceso resulta vital para la supervivencia del recién nacido y suele estar plenamente desarrollado alrededor de las semanas 36 a 37 de gestación.
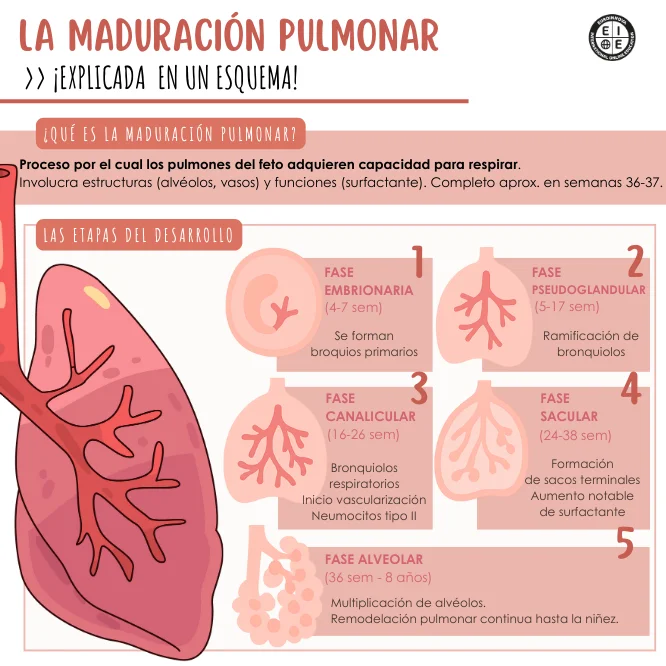
La maduración pulmonar es el conjunto de cambios estructurales y funcionales que permiten el intercambio gaseoso eficaz tras el nacimiento.
Se incluye el desarrollo de vías aéreas y alvéolos, la vascularización y la producción de surfactante por los neumocitos tipo II.
Los pulmones pasan de ser una red de conductos inmaduros a un tejido pulmonar capaz de expandirse sin colapsar y de oxigenar la sangre del recién nacido.
Un aspecto en el esquema de maduración pulmonar es comprender que, en términos biológicos, la maduración depende de señales hormonales, tales como cortisol fetal, hormonas tiroideas, así como de estímulos mecánicos, es decir, movimientos respiratorios fetales y volumen de líquido amniótico.
El surfactante consiste en una mezcla de fosfolípidos y proteínas que reduce la tensión superficial de los alvéolos, lo que evita su colapso con cada respiración.
Asimismo, en contextos de riesgo, el uso médico de glucocorticoides antenatales acelera la maduración al aumentar la síntesis de surfactante y favorecer la diferenciación de neumocitos tipo II.
Las etapas de la maduración pulmonar son las siguientes:
La fase embrionaria va desde la 4 a 7 semanas. Se forman el divertículo respiratorio y los brotes bronquiales primarios. El árbol respiratorio apenas inicia y el intercambio gaseoso aún no es posible.
La fase pseudoglandular comprende desde las semanas 5 a 17. El pulmón se parece a una glándula, de forma que, se ramifican bronquiolos terminales. Todavía no hay alvéolos ni estructuras para el intercambio gaseoso.
La fase canalicular es crucial para entender el esquema de madurez pulmonar, va desde la semana 16 hasta la 26. Se desarrollan bronquiolos respiratorios y conductos, así como aumenta la vascularización y aparecen los primeros neumocitos tipo II. Desde esta etapa, un feto muy prematuro puede tener respiración con apoyo intensivo.
La fase sacular comprende desde la semana 24 hasta la 38. Se forman sacos terminales y el epitelio se adelgaza. Además, se incrementa la producción de surfactante y mejora la distensibilidad pulmonar.
La fase alveolar es esencial para entender el esquema de maduración pulmonar y, va desde la semana 36 hasta después del nacimiento. En esta se multiplican los alvéolos y se remodela el intersticio. La maduración pulmonar continúa durante los primeros años de vida.
El surfactante estabiliza los alvéolos y reduce el trabajo respiratorio. Su déficit, que es típico de la prematuridad, causa el síndrome de dificultad respiratoria (SDR).
En México, las guías institucionales de neonatología respaldan el uso de surfactante exógeno en contextos definidos, mientras que, el protocolo exacto depende del hospital y nivel de atención.
Algunos de los factores que influyen en la maduración pulmonar son los siguientes:
La edad gestional en el esquema de maduración pulmonar es el determinante principal, de forma que, a menor edad, mayor es el riesgo de inmadurez. La NOM-007-SSA2-2016 establece criterios mínimos de atención durante el embarazo, parto y puerperio, que incluyen vigilancia prenatal oportuna.
La hipoxia crónica o ciertas infecciones pueden alterar el desarrollo pulmonar. Su manejo exige evaluación médica y monitoreo fetal.
En amenaza de parto pretérmino, los corticoesteroides antenatales aceleran la maduración del pulmón fetal. En el IMSS, la Guía de Referencia Rápida para Parto Pretérmino indica iniciar terapia antenatal con corticoesteroides en escenarios clínicos específicos.
Puede retrasar la maduración y aumentar el riesgo de SDR por efecto sobre el surfactante. Requiere control glucémico estricto durante el embarazo.
En contextos clínicos, la valoración de la maduración de pulmones de bebés combina edad gestacional, historia obstétrica y, cuando es necesario, pruebas del líquido amniótico, tales como la relación lecitina/esfingomielina (L/S), el recuento de cuerpos lamelares y el test de estabilidad espumosa.
En la práctica actual, su uso ha disminuido frente a decisiones basadas en riesgo y beneficio y edad gestacional con consulta profesional. Depende del centro, recursos y guías locales.
Un cociente ≥2 se asocia con menor riesgo de SDR. Su interpretación debe considerar diabetes materna y contaminación de la muestra.
Conteos altos sugieren maduración y las técnicas automatizadas facilitan el reporte cuando hay disponibilidad en el laboratorio.
Evalúa indirectamente surfactante, mientras que, actualmente, se usa menos por variabilidad y reemplazo por métodos automatizados (consulta profesional).
Entre las intervenciones para acelerar la maduración pulmonar, podemos mencionar a las siguientes:
Indicados cuando existe riesgo de parto prematuro en ventanas gestacionales definidas por la guía local para acelerar la maduración pulmonar.
En México, la guía IMSS-063-GRR los recomienda como parte del manejo del parto pretérmino.
Si, pese a las medidas preventivas, el recién nacido presenta SDR, puede requerir surfactante exógeno y soporte ventilatorio temprano conforme a los protocolos de su unidad (consulta profesional).
Esta intervención se individualiza según severidad, oxigenación y respuesta clínica.
Es recomendable acudir al médico en las siguientes circunstancias:
Contracciones regulares, ruptura de membranas, sangrado o antecedentes de parto pretérmino requieren valoración inmediata. La oportunidad es crítica para aplicar a tiempo el esquema terapéutico indicado por guías.
Si la madre tiene diabetes, necesita seguimiento estrecho para reducir el impacto de la hiperglucemia sobre la maduración y el riesgo de SDR.
Entre las precauciones durante el embarazo para favorecer la maduración pulmonar son las siguientes:
Permite detectar factores de riesgo y planear intervenciones. La NOM-007-SSA2-2016 fija la base del seguimiento en México.
Vacunación indicada, higiene de manos, atención de infecciones urinarias y respiratorias con supervisión médica.
Adherencia al tratamiento, reposo cuando se indique y señales de alarma claras compartidas con la familia.
Sí. La alveolarización continúa tras el nacimiento, por lo que, cuidados neonatales adecuados favorecen el desarrollo pulmonar. Esto no reemplaza la maduración intrauterina, pero, mitiga secuelas de la prematuridad.
Uno de los aspectos esenciales del esquema de maduración pulmonar es comprender que, si los pulmones no están maduros al nacer, aumenta el riesgo de SDR, necesidad de oxígeno y ventilación mecánica, con posible estancia en terapia intensiva neonatal.
La intervención temprana con surfactante y soporte respiratorio, alineada con guías IMSS, mejora el pronóstico.
La manera en cómo los corticosteroides ayudan a la maduración pulmonar, consiste en que estimulan la síntesis de surfactante y la madurez de neumocitos tipo II. También favorecen la absorción de líquido pulmonar al nacer.
Su beneficio es mayor cuando se administran dentro de ventanas gestacionales y con criterios clínicos claros.
Además de las pruebas del líquido amniótico como L/S, cuerpos lamelares o estabilidad espumosa, el juicio clínico, basado en edad gestacional y evolución obstétrica, guía la toma de decisiones.
En varios centros, el uso rutinario de pruebas bioquímicas es limitado, puesto que, prevalece el enfoque de riesgo - beneficio.
Entender el esquema de maduración pulmonar fetal ayuda a anticipar riesgos y coordinar decisiones clínicas oportunas. En México, el marco normativo (NOM‑007) y las guías del IMSS dan soporte a estas prácticas.
Si quieres profundizar con una formación accesible, el Curso de Introducción a la Neonatología de Euroinnova, te ayudará a comprender el desarrollo pulmonar, prematuridad y cuidados básicos del recién nacido.
Quizá te interesa leer sobre...


¡Muchas gracias!
Hemos recibido correctamente tus datos. En breve nos pondremos en contacto contigo.