Índice
Comprender cuáles son las partes del aparato reproductor femenino ayudará a que las mujeres estén en capacidad para reconocer signos tempranos de enfermedad, al igual que, las empodera para tomar decisiones informadas en torno a salud sexual, planificación familiar y bienestar integral.
Además, el sistema reproductor lleva a cabo una de las tareas biológicas más sorprendentes, la cual consiste en crear vida, mediante una serie de procesos en los que se coordinan órganos internos y externos, hormonas y procesos cíclicos que comienzan en la pubertad y pueden prolongarse incluso hasta 4 décadas.
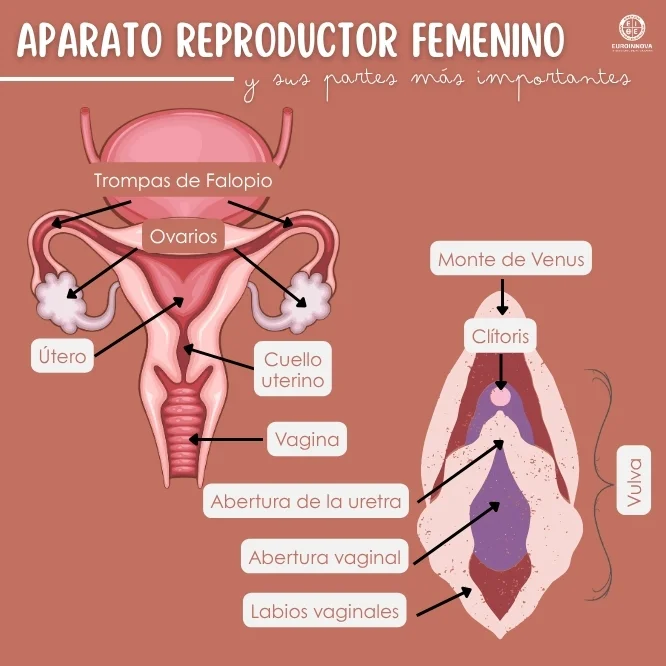
El aparato reproductor femenino se divide en estructuras internas que se encuentran protegidas dentro de la pelvis, así como externas, las cuales están visibles en la vulva.
Así pues, cada elemento cumple un papel preciso, de forma tal que, la interacción armoniosa de todos permite la menstruación, la fecundación y el embarazo.
Las partes internas resguardan y transportan los gametos femeninos, además de crear un entorno adecuado para el desarrollo embrionario.
Con relación a cuáles son las principales partes del aparato reproductor femenino, la vagina es un conducto fibromuscular elástico de unos 10 centímetros que conecta el útero con el exterior.
Su mucosa produce glucógeno que, al ser metabolizado por la flora lactobacilar, mantiene un pH ácido protector.
Asimismo, durante la excitación sexual se lubrica para favorecer la penetración, mientras que, en el parto, se distiende para permitir el paso del bebé.
Con respecto a las partes del aparato reproductor femenino y sus características, el útero es un órgano hueco con forma de pera invertida y paredes musculares potentes. Se divide en fondo, cuerpo e istmo.
El endometrio, que es una capa interna, se engrosa cada mes bajo influencia estrogénica y se descama en la menstruación si no hay embarazo.
Por su parte, el miometrio genera las contracciones del trabajo de parto y, tras el alumbramiento, evita la hemorragia postparto al retraerse.
En lo que concierne a cuáles son las partes del aparato reproductor femenino, el cuello uterino o cérvix, es la porción inferior y estrecha del útero que se proyecta hacia la vagina.
Produce moco cervical, cuya consistencia varía durante el ciclo menstrual, siendo espeso para impedir el paso de espermatozoides en la fase lútea y más acuoso y filante en la ovulación.
El examen de Papanicolaou detecta lesiones precancerosas y ha disminuido en múltiples países la tasa de mortalidad por causa de cáncer cervical.
En lo que respecta a cuáles son las partes del aparato reproductor femenino y sus funciones, las Trompas de Falopio son 2 tubos delgados de unos 12 centímetros que se extienden desde los ángulos uterinos hasta la región ovárica.
Se subdividen en infundíbulo con fimbrias, ampolla, istmo y porción intramural, mientras que, sus cilios y musculatura lisa impulsan el óvulo hacia el útero; la unión con el espermatozoide suele ocurrir en la ampolla.
Gónadas pares con forma de almendra, localizadas a cada lado del útero, las cuales albergan los folículos que contienen los ovocitos y producen las hormonas estrógeno y progesterona.
Así pues, cada ciclo, un folículo dominante libera un óvulo maduro; tras la ovulación, el folículo se convierte en cuerpo lúteo, que es una fuente progesterónica esencial para la implantación.
También llamadas genitales externos o vulva, las partes del aparato reproductor femenino externo protegen la entrada vaginal y participan en la excitación sexual.
Pliegues de piel delgada y altamente vascularizada que rodean el vestíbulo. Contienen glándulas sebáceas y folículos pilosos escasos. Asimismo, poseen un tamaño que varía ampliamente entre mujeres sanas.
En la anatomía de las partes del aparato reproductor femenino, los labios mayores son 2 pliegues más gruesos cubiertos de vello púbico con tejido adiposo y glándulas sudoríparas.
Estos cumplen la función de barrera física contra traumatismos e infecciones.
El clítoris es un órgano eréctil compuesto por cuerpos cavernosos que convergen en el glande, ricamente inervado.
Su único fin es el placer sexual, de modo que, la estimulación del clítoris desencadena respuestas neuroendocrinas que favorecen la lubricación vaginal.
El himen que es una de las partes anatómicas del aparato reproductor femenino, que consiste en un anillo mucoso que parcialmente ocluye la abertura vaginal.
Su forma y elasticidad son variables, puesto que, puede estirarse o desgarrarse con actividades no sexuales como montar bicicleta.
La abertura vaginal consiste en una de las partes del aparato reproductor femenino que es un orificio que conduce a la vagina. Se dilata considerablemente durante el parto y, en la vida diaria, permite la salida del flujo menstrual.
Situada entre el clítoris y la abertura vaginal, comunica la vejiga con el exterior. Su proximidad al ano explica la mayor incidencia de infecciones urinarias en mujeres.
Además de posibilitar la gestación, el aparato reproductor produce hormonas que influyen en el desarrollo de caracteres sexuales secundarios, la densidad ósea y la distribución de grasa corporal.
De igual manera, en lo que concierne a cuáles son las funciones de las partes del aparato reproductor femenino, este desempeña un papel en la respuesta inmunitaria local gracias a la microbiota y a las secreciones cervicales que actúan como barrera frente a patógenos.
El ciclo menstrual es una secuencia de cambios regulada por el eje hipotálamo-hipófisis-ovario, cuya duración promedio es de 28 días, aunque se considera normal un rango de 21 a 35.
Así pues, las fluctuaciones hormonales coordinan el crecimiento folicular, la maduración del endometrio y la ovulación.
De esta forma, cuando el óvulo no es fecundado, los niveles de progesterona caen y se produce la menstruación.
Las fases del Ciclo menstrual son las siguientes:
Esta fase del ciclo menstrual inicia el primer día de sangrado y concluye con la ovulación.
Al respecto, bajo estímulo de la hormona foliculoestimulante (FSH), varios folículos inician su maduración, pudiendo observarse que uno se vuelve dominante y secreta estrógenos que engrosan el endometrio y favorecen la proliferación glandular.
La fase ovulatoria consiste en el momento en que se rompe el folículo y libera el óvulo hacia la trompa. Esta ocurre alrededor del día 14 en ciclos regulares.
La hormona luteinizante (LH) alcanza un pico que desencadena la ovulación, de manera que, el moco cervical se vuelve claro y elástico para facilitar el ascenso espermático.
Comprende desde la ovulación hasta la menstruación siguiente, pudiendo observarse que el cuerpo lúteo secreta progesterona, lo cual convierte el endometrio en un lecho secretor receptivo para la implantación.
No obstante, dado el caso de que no haya fecundación, el cuerpo lúteo involuciona y los niveles hormonales descienden, provocando la descamación endometrial.
Para que ocurra la concepción, un espermatozoide debe atravesar la vagina, el moco cervical y las trompas hasta alcanzar el óvulo en la ampolla.
Asimismo, tras la fusión de ambos gametos se forma el cigoto, el cual inicia divisiones celulares mientras viaja al útero.
Entre los días 5 y 7 posfecundación, el embrión se implanta en el endometrio, iniciando el embarazo. Una adecuada salud uterina y hormonal es fundamental; patologías como síndrome de ovario poliquístico, miomas o endometritis, pueden dificultar este proceso natural.
Asimismo, la atención médica temprana y la adopción de hábitos saludables incrementan la probabilidad de un embarazo exitoso.
Durante el desarrollo fetal, los ovarios alcanzan cerca de 7 millones de ovocitos primordiales; al nacer quedan uno a 2 millones y, en la pubertad, alrededor de 400.000.
Sin embargo, solo unos 400 llegarán a ovular a lo largo de la vida reproductiva. La reserva ovárica disminuye con la edad y puede evaluarse mediante la hormona antimülleriana (AMH) y el conteo de folículos antrales en ultrasonido, herramientas esenciales en la medicina reproductiva.
Conocer las partes del aparato reproductor femenino y comprender su fisiología facilita el cuidado de la salud en las mujeres, puesto que, tendrán mayores posibilidades de detectar síntomas tempranos e iniciar terapias preventivas a tiempo.
Las visitas ginecológicas anuales, vacunación contra el VPH, uso de métodos anticonceptivos adecuados y estilos de vida saludables, son pilares para reducir morbilidad y mejorar la calidad de vida, razón por la que, cuando la información se convierte en acción, es posible fortalecer una salud reproductiva plena, promoviendo un futuro en el que las mujeres decidan sobre la maternidad con conocimiento y seguridad.
Quizá te interesa leer sobre:

¡Muchas gracias!
Hemos recibido correctamente tus datos. En breve nos pondremos en contacto contigo.